A insulinoterapia é um dos meios importantes para alcançar um bom controle da glicemia. O dispositivo de injeção de insulina e a técnica de aplicação são aspectos importantes do tratamento com insulina. Pesquisas mostram que as injeções irregulares são comuns, e a situação atual das injeções para pacientes diabéticos no meu país é ainda mais preocupante.
Geralmente, pacientes diabéticos apresentam certas barreiras psicológicas à injeção de medicamentos, como ansiedade e medo. Portanto, antes da aplicação de insulina, deve-se oferecer aconselhamento psicológico adequado para ajudar os pacientes a superar essas barreiras, ou então utilizar dispositivos de agulha oculta para a injeção.
1. Locais de injeção e precauções para vários tipos de insulina
De acordo com as características farmacocinéticas, as preparações clínicas de insulina podem ser divididas em análogos de insulina de ação ultrarrápida, insulina de ação curta (regular), insulina de ação intermediária e insulina de ação prolongada (incluindo insulina de ação prolongada e análogos de insulina de ação prolongada), além de preparações de insulina pré-misturadas (incluindo insulina pré-misturada e análogos de insulina pré-misturados).
A taxa de absorção dos análogos de insulina de ação ultrarrápida (ação rápida) não é afetada pelo local da injeção e podem ser administrados por via subcutânea em qualquer local. A insulina de ação rápida é absorvida mais rapidamente sob a pele do abdômen, sendo este o local preferencial para a aplicação. Injeções intramusculares de insulina de ação intermediária e prolongada devem ser estritamente evitadas devido ao risco de hipoglicemia. A insulina é absorvida mais lentamente nas coxas e nádegas, sendo estas as coxas e nádegas os locais preferenciais para a aplicação de insulina basal.
Para reduzir o risco de hipoglicemia noturna, a insulina de ação intermediária deve ser administrada ao deitar, sempre que possível, e evitar a administração durante o jantar. Os pacientes que praticam exercícios físicos após receberem injeções subcutâneas de insulina de ação prolongada devem ser alertados sobre o risco de hipoglicemia. Ao injetar preparações de insulina pré-misturada regular antes do café da manhã, o local de injeção preferencial é a região subcutânea abdominal, para acelerar a absorção da insulina regular (de ação rápida) e facilitar o controle das flutuações da glicemia após o café da manhã. Ao injetar preparações de insulina pré-misturada antes do jantar, o local de injeção preferencial é a região subcutânea das nádegas ou da coxa, para retardar a absorção da insulina de ação intermediária e reduzir a ocorrência de hipoglicemia noturna.
Os agonistas do receptor do peptídeo semelhante ao glucagon 1 (GLP-1) podem ser injetados por via subcutânea em qualquer local de injeção convencional. A rotação do local de injeção e a seleção do comprimento da agulha devem seguir as recomendações existentes para a injeção de insulina.
2. Precauções ao usar canetas de insulina
Para prevenir a propagação de doenças infecciosas, insulina canetasOs refis e frascos de medicamento não devem ser compartilhados. Uma aplicação por pessoa. Para evitar a entrada de ar ou outros contaminantes no núcleo da caneta e o vazamento da solução medicamentosa, afetando a precisão da dose, a agulha da caneta de insulina deve ser descartada após o uso e não deve ser deixada na caneta. Aguarde pelo menos 10 segundos antes de retirar a agulha para garantir que todo o medicamento seja injetado no corpo e evitar vazamentos da solução. Para doses maiores, pode ser necessário aguardar mais de 10 segundos. A aplicação padrão de insulina é a seguinte:
Etapas padrão de 9 passos para injeção de insulina (caneta de insulina)
3 precauções ao usar seringas especiais de insulina
Seringas de insulina ainda são frequentemente usadas na China. É importante observar que seringas apropriadas (como U-40, U-100) devem ser usadas para diferentes concentrações de insulina.Antes de retirar a insulina, utilize uma seringa para inspirar um volume de ar equivalente à dose de insulina e, em seguida, injete o ar no frasco de insulina para facilitar a retirada. Se houver bolhas de ar na seringa, dê leves batidas no corpo da seringa para permitir que as bolhas de ar se acumulem na superfície do líquido na parte superior da seringa e, em seguida, pressione a tampa interna para expelir as bolhas de ar. Ao contrário de uma caneta de insulina, a tampa interna da seringa pode ser removida pressionando-a no lugar, sem precisar deixá-la sob a pele por 10 segundos. As seringas são de uso único.
4 Precauções para a aplicação da bomba de insulina
A bomba de insulina é um dispositivo de administração de insulina controlado por inteligência artificial. Ela simula a secreção fisiológica de insulina no corpo humano por meio de infusão subcutânea contínua de insulina (ISCI). Qualquer pessoa que utilize uma bomba de insulina deve aprender a rotacionar os locais de injeção (Figura 2). Essa rotação inclui a alternância entre diferentes locais de injeção e a rotação dentro do mesmo local de injeção (Figura 3).
Locais de injeção recomendados
Opções de rotação do local de injeção: Os números indicam as diferentes áreas disponíveis para rotação.
Caso os pacientes apresentem alterações inexplicáveis nos níveis de açúcar no sangue (hipoglicemia ou hiperglicemia frequentes), devem verificar o local da injeção quanto à presença de hiperplasia de gordura, nódulos, cicatrizes, inflamação ou outras condições da pele e do tecido subcutâneo que afetem o fluxo e a absorção da insulina. Os pacientes devem verificar os locais de infusão com frequência, e os profissionais de saúde devem examiná-los pelo menos uma vez por ano para confirmar a presença de hiperplasia de gordura subcutânea.
Os pacientes devem considerar o uso de agulhas e cateteres mais curtos disponíveis para reduzir o risco de injeções intramusculares. Crianças pequenas e indivíduos mais magros podem necessitar de injeções subcutâneas. Nesses casos, deve-se considerar o uso de agulhas e cateteres de menor diâmetro para reduzir a dor e o risco de falha da agulha. Se ocorrerem complicações no local da infusão com uma linha de agulha vertical, deve-se considerar o uso de uma agulha angulada.
5. Seleção e precauções para caneta de insulina agulhas
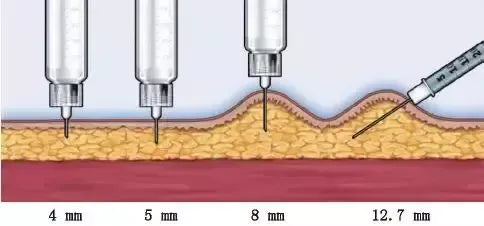
O objetivo da aplicação de injeções de medicamentos para diabetes é administrar o medicamento de forma confiável no tecido subcutâneo, garantindo que não haja vazamentos nem desconforto. Escolher o comprimento correto da agulha é fundamental. Independentemente de a pele ser pinçada ou não, a agulha de 4 mm deve ser inserida verticalmente. Ao injetar, deve-se evitar pressionar a pele para criar depressões e impedir que a agulha penetre muito profundamente no tecido muscular. Se for utilizada uma agulha de 6 mm ou maior para injetar no braço, será necessário pinçar a pele, o que requer a ajuda de outra pessoa para completar a injeção. Pacientes que não conseguem segurar a agulha devem ter cuidado. caneta de insulina Com uma agulha de 4 mm, devido a tremores nas mãos ou outras limitações, pode ser necessário usar uma agulha mais longa. Ao injetar nos membros ou no abdômen com menos gordura, para evitar injeção intramuscular, pinçar a pele no local da injeção, mesmo ao usar agulhas de 4 mm e 5 mm. Ao usar uma agulha de 6 mm, pode-se utilizar a técnica de pinçamento da pele ou um ângulo de 45° para a injeção. Ângulos de inserção da agulha ao usar agulhas de diferentes comprimentos para injeção.
Crianças pequenas e adultos muito magros devem usar uma agulha de 4 mm e inseri-la verticalmente, pinçando a pele. Outras pessoas usam uma agulha de 4 mm para injeção sem pinçar a pele. Se o paciente tiver apenas uma agulha de 8 mm disponível (como no caso de um paciente que esteja usando seringa), a pele deve ser pinçada e a injeção deve ser feita em um ângulo de 45°. Para pacientes obesos, agulhas de 4 mm são seguras e eficazes, e agulhas de 5 mm também são aceitáveis.