Beklagen sich Patienten häufig darüber, dass sie nach jahrelanger Insulintherapie immer noch starke Magenverstimmungen haben und die Wirkung nicht zufriedenstellend ist? Weltweit müssen viele Diabetiker Insulin spritzen, um ihren Blutzucker zu regulieren. Wird die Injektion jedoch nicht korrekt durchgeführt, kann es zu Schmerzen, Blutungen, Auslaufen, Knotenbildung und anderen Nebenwirkungen kommen. Es ist an der Zeit, Ihren Patienten daran zu erinnern, die Insulininjektion anzupassen und die Behandlung zu wiederholen!
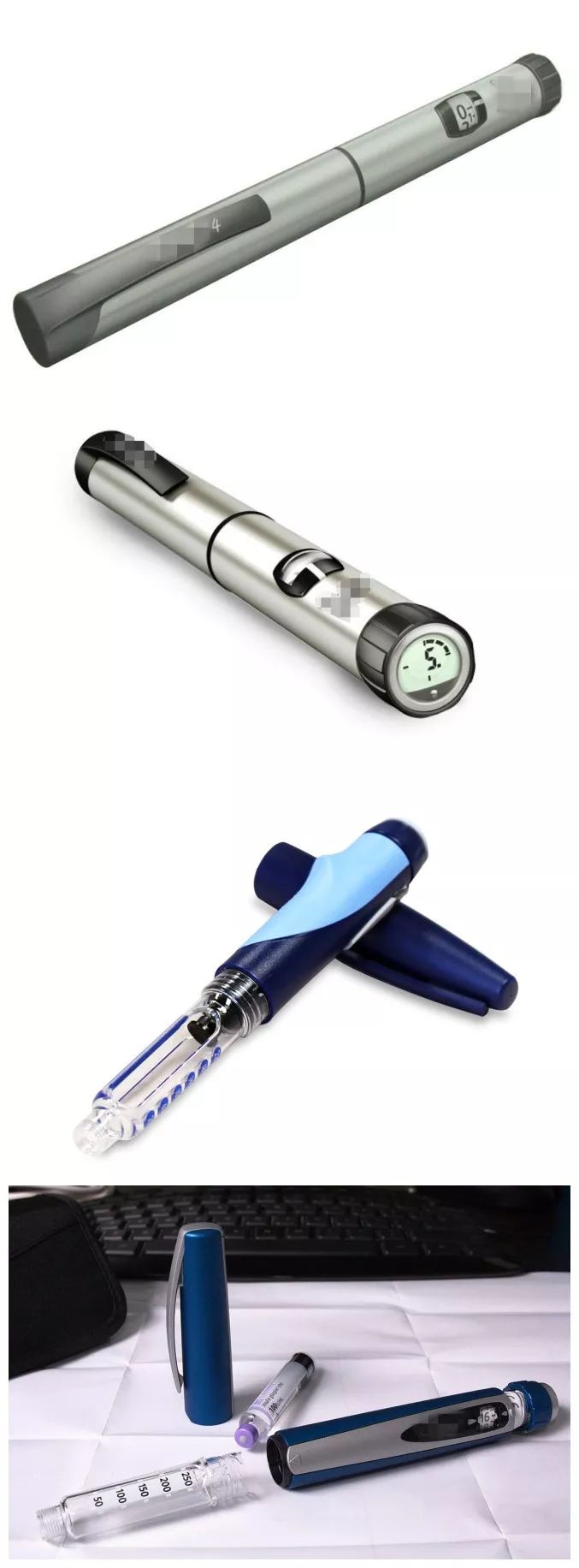
1. Zunächst wollen wir uns mit dem gebräuchlichen Gerät zur Insulininjektion vertraut machen: Insulinpen
Für die subkutane Insulininjektion wird dieser Pen benötigt. Gängiges Insulin Stifte Auf dem Markt erhältlich sind unter anderem:
2. Vorbereitung vor der Injektion
Waschen Sie sich vor der Injektion die Hände!
Überprüfen Sie sorgfältig die Insulinart, Dosierung, Eigenschaften, Injektionszeitpunkt und das Verfallsdatum.
Nehmen Sie das Insulin 30 Minuten vorher heraus und lassen Sie es bei Raumtemperatur erwärmen (das Injizieren von Insulin bei niedriger Temperatur verursacht Injektionsschmerzen).
3. Schütteln Sie das vorgemischte Insulin vor Gebrauch gut.
Vor der Anwendung von Fertiginsulin sollte der Pen mehrmals umgedreht und geschwenkt werden, bis eine weiße Suspension entsteht. Die genaue Vorgehensweise ist in der obigen Animation dargestellt: Platzieren Sie den Pen Insulinpen Legen Sie die Flasche flach in Ihre Handfläche, rollen Sie sie 10 Mal horizontal und schwingen Sie dann das Ellbogengelenk und den Unterarm 10 Mal auf und ab, um die Flüssigkeit in der Flasche vollständig zu vermischen, bis sich das Insulin in eine gleichmäßige, trübe, weiße Flüssigkeit verwandelt.
Vermeiden Sie kräftiges Schütteln, da dadurch Luftblasen entstehen und die Dosiergenauigkeit beeinträchtigt werden kann.
4. Auspuff
Um die Luft aus der Nachfüllpackung zu entfernen und die Dosierung anzupassen, denken Sie daran, vor jeder Anwendung und nach jedem Austausch der Nachfüllpackung die Luft aus der Nachfüllpackung abzulassen.
Vor der Injektion den Dosiseinstellknopf auf 2U drehen.
Richten Sie die Nadelspitze nach oben, tippen Sie mehrmals mit dem Finger gegen den Nachfüllbehälter, damit sich Luft im oberen Bereich sammeln kann, und drücken Sie dann den Injektionsknopf, bis ein Tropfen Insulin aus der Nadel austritt. Dies bedeutet, dass die Antriebsstange vollständig mit dem Nachfüllbehälter in Kontakt gekommen ist und die Luftblasen im Nachfüllbehälter entwichen sind.
Hinweis: Beachten Sie die ärztliche Verordnung und passen Sie die Dosierung entsprechend an.
5. Desinfektion der Injektionsstelle
Bitte vermeiden Sie Injektionen in Bereiche wie subkutane Fettgewebshyperplasie, Lipoatrophie und Ekchymosen.
Die korrekte Desinfektionsmethode besteht darin, die Injektionsstelle als Mittelpunkt zu nehmen und die Haut mit Alkohol von der Mitte nach außen in einem Durchmesser von etwa 5 cm zu desinfizieren. Um eine erneute Kontamination zu vermeiden, sollte die mit Alkohol desinfizierte Stelle nicht erneut abgewischt werden.
Hinweis: Iodophor darf nicht zur Desinfektion verwendet werden, da Insulin ein Protein ist und eine Desinfektion mit Iodophor die Aktivität von Insulin beeinträchtigen kann.
6. Insulin-Injektionsstelle
Geeignete Körperstellen für die Insulin-Injektion sind der Bauch, die Außenseiten der Oberschenkel, die Außenseiten der Oberarme und die oberen äußeren Gesäßbacken.
Abdomen: Die Insulinresorptionsrate erreicht 100%;
Außenseite des Oberarms: Die Insulinresorptionsrate beträgt 85 %.
Äußerer Oberschenkel: Die Insulinresorptionsrate beträgt 70 %, die Haut zusammendrücken und injizieren;
Obere Außenseite des Gesäßes: Die Insulinaufnahme ist hier am langsamsten, daher ist es nicht nötig, die Haut zum Injizieren zusammenzudrücken;
Da die subkutane Resorption im Bauchraum schneller erfolgt, ist der Bauchraum der bevorzugte Injektionsort für kurzwirksames Insulin (rekombinantes Humaninsulin).
Da Insulin in den Oberschenkeln und im Gesäß langsam aufgenommen wird, sind die bevorzugten Injektionsstellen für Basalinsulin (Protamin-Zink-Insulin-Injektion, Insulin glargin, Insulin detemir usw.) die Oberschenkel und das Gesäß.
Bei der Injektion von regulären Fertiginsulinpräparaten vor dem Frühstück ist die subkutane Injektion im Bauchbereich die bevorzugte Injektionsstelle, um die Aufnahme des regulären (kurzwirksamen) Insulins zu beschleunigen und die Kontrolle von Blutzuckerschwankungen nach dem Frühstück zu erleichtern.
Bei der Injektion von vorgemischten Insulinpräparaten vor dem Abendessen ist die subkutane Injektion in Gesäß oder Oberschenkel die bevorzugte Injektionsstelle, um die Resorption des intermediär wirkenden Insulins zu verzögern und das Auftreten von nächtlicher Hypoglykämie zu verringern.
7. Rotation der Injektionsstellen
Durch den Wechsel der Injektionsstellen lässt sich eine subkutane Fettgewebshyperplasie wirksam verhindern. Diese Rotationsmethode umfasst sowohl den Wechsel zwischen verschiedenen Injektionsstellen als auch die Rotation innerhalb derselben Injektionsstelle.
Insulin-Injektionsstelle
Die Rotation der verschiedenen Injektionsstellen basiert auf Morgen, Mittag und Abend sowie auf verschiedenen Tageszeiten, wobei zu unterschiedlichen Zeiten am selben Tag unterschiedliche Stellen für die Injektion ausgewählt werden.
Um die Injektionsstelle innerhalb derselben Injektionsstelle zu rotieren, nehmen wir den Bauch als Beispiel. Teilen Sie den Bauchinjektionsbereich mit einem Kreuz in vier gleich große Bereiche auf und sparen Sie dabei den Bereich um den Bauchnabel aus. Verwenden Sie jede Woche einen dieser Bereiche und rotieren Sie dabei stets im Uhrzeigersinn.
Rotationsmethode für die Insulin-Injektion
8. Wie injiziert man?
Ziel der Injektion ist es, das Medikament zuverlässig in das Unterhautgewebe einzubringen, um ein Auslaufen oder Unbehagen zu vermeiden.
Die 4-mm-Nadel sollte senkrecht durch die Haut in das Unterhautgewebe eingeführt werden. Das Risiko einer intramuskulären (oder intradermalen) Injektion ist minimal. Sie ist die sicherste Injektionspen-Nadel für Erwachsene und Kinder, unabhängig von Alter, Geschlecht und Body-Mass-Index.
Beim Injizieren sollte man vermeiden, die Haut einzudrücken, um Vertiefungen zu erzeugen, die verhindern, dass die Nadel zu tief in das Muskelgewebe eindringt.
Die gängige Injektionstechnik empfiehlt, die Nadel schnell einzuführen, sie schnell wieder herauszuziehen und das Medikament langsam zu injizieren. Dies ist der besondere Trick der schmerzfreien Injektionstechnik.
9. Wann ist es notwendig, die Haut für die Injektion zusammenzudrücken?
Ob die Haut während der Injektion zusammengedrückt werden muss, ist eine Frage, die Patienten schon immer beschäftigt hat.
Viele Patienten beherrschen die Injektionstechnik nicht richtig und spritzen Insulin leicht in den Muskel. Dies verstärkt nicht nur die Schmerzen und führt zu einer Insulinresistenz, sondern kann auch einen zu schnellen Blutzuckerabfall und damit eine Hypoglykämie verursachen. Daher sollte das medizinische Fachpersonal die Patienten in der korrekten Injektionstechnik und der Verwendung von Nadeln geeigneter Länge schulen.
Generell gesprochen, übergewichtige Patienten oder Patienten mit einem Body-Mass-Index (BMI) &Bei Patienten mit einem Körpergewicht über 22 kg/m² ist es nicht notwendig, die Haut bei Injektionen in den Bauchraum abzuklemmen. Bei Injektionen in den Oberschenkelbereich hingegen muss die Haut abgeklemmt werden, um sicherzustellen, dass die Medikamentenlösung subkutan injiziert wird. Bei schlanken Patienten oder Patienten mit niedrigem Körperfettanteil ist es wichtig, die Haut während der Injektion abzuklemmen, da sonst die Gefahr besteht, dass das Medikament in die Muskelschicht injiziert wird.
10. Nadelwechsel
Insulinpen Injektionsnadeln sollten vor jedem Gebrauch ausgetauscht und jedes Mal entlüftet werden. Aus wirtschaftlichen Gründen verwenden die meisten Patienten in meinem Land die Nadeln mehrmals.
11. Lagerung von Insulin
Insulin ist ein empfindliches Proteinmolekül, das durch Hitze, Kälte oder starke Erschütterungen leicht zerstört wird. Unterhalb von 0 °C ist Insulin unwirksam, oberhalb von 30 °C nimmt seine Aktivität ab.
Ungeöffnetes Insulin (einschließlich Insulin in Flaschen, Nachfüllpackungen und Fertigpens) sollte bei 2 bis 8 °C gelagert und darf nicht eingefroren werden. Vor Frost und direkter Sonneneinstrahlung schützen und wiederholtes Schütteln vermeiden.
Geöffnetes und in Gebrauch befindliches Insulin sollte bei Raumtemperatur (15-30 °C) höchstens 30 Tage lang oder gemäß den Empfehlungen des Herstellers gelagert werden und darf das Verfallsdatum nicht überschreiten.
Insulininjektionsmethode (die ausführlichste Erklärung), schnell sammeln!
Von tianke • 0 Kommentare • 5 Minuten gelesen